Choroby
udar mózgu
Czym się objawia udar mózgu?
Udarem mózgu nazywamy nagłe wystąpienie objawów neurologicznych, spowodowanych niedokrwieniem obszaru mózgu, na skutek zamknięcia przepływu krwi w tętnicy, która odpowiada za unaczynienie tego obszaru.
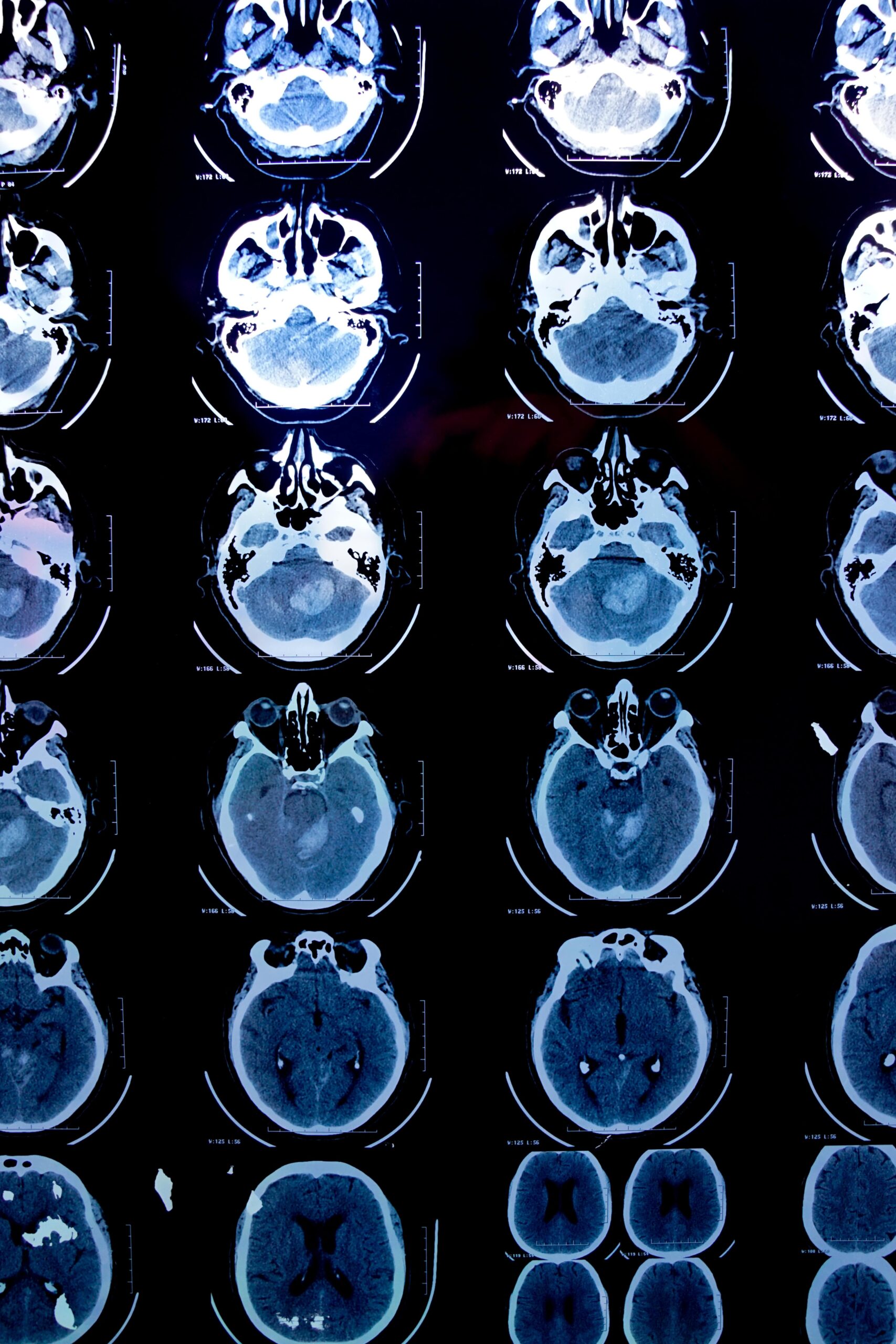
W badaniu tomografii komputerowej lub rezonansu magnetycznego mózgu uwidacznia się obszar zawału, który powstał na skutek braku przepływu krwi.
W Polsce udar mózgu dotyka ok. 90 tys. ludzi rocznie. Statystycznie 1 na 6 osób dozna w swoim życiu udaru mózgu.
Objawy udaru mózgu są bardzo różne w zależności od miejsca uszkodzenia.